
消化器内科

消化器内科
当院では、お腹の悩みに関して幅広い疾患に対応いたします。
消化器、胃腸症状は多彩なため、問診や症状に応じた診察を行い、必要に応じて血液検査、レントゲン検査、腹部超音波検査、胃・大腸内視鏡検査を用いて総合的に判断し診断、治療を行います。
お腹の悩みがある方はお気軽にご来院ください。
食道、胃、十二指腸、大腸、肝臓、胆のう、すい臓などの病気に関して専門的な診療を行っております。
このような症状がある方はご相談ください。
強い酸性の胃液が胃の内容物とともに食道に逆流し、食道の粘膜に炎症が生じる病気です。胃酸が増えすぎたり、胃酸の逆流を防ぐ機能がうまく働かなかったりすることで起こります。胸やけや胸の痛みなど様々な症状が生じます。食生活や喫煙・飲酒などの生活習慣、肥満、姿勢、食道裂孔ヘルニアなどが原因となります。
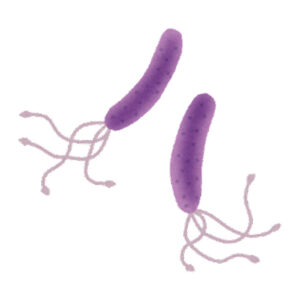
正式にはヘリコバクター・ピロリと呼ばれる細菌で、らせん状の形をしています。通常、胃の中にいる菌は胃酸で死んでしまいますが、ピロリ菌はウレアーゼという酵素を発生するので、生き延びることができます。多くは子供の時(5歳以下)に口から入り、胃の粘膜に感染し、胃に炎症を起こします。衛生環境が関係しているため、日本では若年層の感染が減少しており、50歳以上の人に多いとされています。萎縮性胃炎、胃潰瘍や十二指腸潰瘍、胃がんの原因になるので、ピロリ菌が陽性と診断された場合は除菌治療を行います。
胃・十二指腸潰瘍は原因の約90%がピロリ菌感染です。ピロリ菌を除菌すると胃・十二指腸潰瘍の再発率は著しく下がります。
国立がんセンターの報告では、ピロリ菌感染者は胃がんのリスクが約5倍高くなるとされています。内服薬で除菌をすることにより、胃潰瘍や十二指腸潰瘍を予防し、胃がんのリスクの低減が期待できます。
主にピロリ菌感染によって引き起こされる慢性胃炎で、胃液や胃酸などを分泌する組織が縮小し、胃の粘膜が萎縮します。胃炎の範囲が広がると、胃がんのリスクが高くなります。ピロリ菌の除菌により、胃がんのリスクを下げることが期待できますが、除菌後も感染していない方と比べ、がんの発生リスクが高いため、定期的な内視鏡検査をお勧めしております。
胃や十二指腸の粘膜が炎症を起こし、胃や十二指腸の壁が傷ついた状態のことで、悪化すると出血したり、穴が開いたりすることがあります。ピロリ菌感染が主な原因ですが、痛み止めなどの薬剤やストレスなどでも発症します。40代以降の方に多くみられますが、ピロリ菌に感染していると、若い方でも発症することがあります。症状としてはみぞおちや背中の痛み、お腹の張り、吐き気、胸やけなどですが、吐血や黒色便が生じて診断に至ることもあります。
ポリープとは、体の表面が「いぼ」のように盛り上がった形状のものをいいます。これが胃にできると「胃ポリープ」と呼ばれます。症状はほどんどなく、健診などで初めて見つかります。
胃の多くのポリープ(胃底腺ポリープ、過形成性ポリープ)は良性で治療の必要はありませんが、腺腫性ポリープの場合、将来がんになる可能性があるため、追加の治療が必要になることもあります。
大腸粘膜に発生した隆起性病変を大腸ポリープと呼びます。良性のポリープの一部は、放置していると大腸がんになる可能性があり、ポリープの段階で切除することは、将来の大腸がん予防につながります。
当院では、大腸カメラ検査で発見した大腸ポリープは、ポリープの大きさや個数によって、日帰りで切除することが可能です。
3日以上排便がない状態が続くと便秘と考えられていますが、毎日排便があっても排便後のすっきり感が得られない、便が硬くて排便に時間を要するといった状態も便秘と考えられます。
便秘の原因は器質性(腸の病気が原因)と機能性(主に腸の機能異常が原因)に分類されます。当院ではまず器質性と機能性の鑑別を行ってから病態に応じた治療を行います。
便秘も重症化すると腸閉塞や穿孔(腸に穴が開く)など深刻な合併症が生じることもあります。また、大腸がんが便秘の原因となる場合も多く、予後にも影響を及ぼすとも言われています。「たかが便秘」と放置せず、治療を受けられることをお勧めします。
お腹の痛みや体の不調に伴って下痢や便秘などが数か月以上続き、検査をしても異常が見られない場合に最も疑われるのが過敏性腸症候群です。明確な原因は不明ですが、ストレスなど心理的要因や自立神経失調が関連していると考えられています。
腹部の不快な症状が持続しているのにもかかわらず、検査などを行っても特に異常が認められない場合に機能性ディスペプシア(Functional Dyspepsia : FD)と診断されます。この疾患の概念が確立されていなかった時代は、「神経性胃炎」や「ストレス性胃炎」とされていました。
IBDは慢性的に腸管に炎症を来たし、病状が悪い時期(再燃期)と落ちつている時期(寛解期)を繰り返す疾患の総称です。一般的に潰瘍性大腸炎とクローン病の2つの疾患を指します。今のところ原因は不明ですが、遺伝、環境、腸内細菌の異常などの要因が関わり、体内で免疫異常が起こり発症することがわかってきています。日本では急激に患者数が増加しており、潰瘍性大腸炎は20万人、クローン病は7万人を超えるとされています。どちらも特定疾患(難病)に指定されていますが、最近では腸管の炎症を抑えるのに有効な薬が出てきたため、症状をコントロールできる方が多くなってきました。
胆のうの中に結石が出来る病気です。ほとんどが無症状ですが、炎症を起こすとみぞおちから右季肋部を中心とした激しい痛みや、発熱、黄疸が現れます。検診などで見つかることも多く、無症状の場合には経過観察することもあります。
食道がんは飲酒や喫煙が主な危険因子と考えられています。初期には自覚症状がないことが多く、進行すると食べ物を飲み込む時のつかえる感じ、胸の痛みやしみるような感じが生じます。
早期に発見できれば、内視鏡治療を含む侵襲の少ない治療を選択することもできます。
飲酒や喫煙をされる方やお酒を飲むと顔が赤くなる方は、定期的に内視鏡検査を受けることをお勧めします。
胃がんは欧米と比べ日本で多い傾向にあります。原因としてピロリ菌感染、喫煙などの生活習慣、食塩の過剰摂取などが知られています。
早期に発見できれば、内視鏡治療を含む侵襲の少ない治療を選択することもできます。
早期がんはほとんど無症状であるため、積極的に内視鏡検査を受けることが大切です。近年では内視鏡の性能が進歩しているため、がんの早期発見と治療が可能になっています。
食生活の欧米化など様々な要因もあり、日本人の大腸がん罹患数は増加傾向にあります。大腸がんも初期には自覚症状に乏しいため、気付かないうちに進行します。症状が出てから診断に至った場合には、内視鏡治療などの侵襲の少ない治療が選択できないことがあります。大腸ポリープの切除を行うことで、大腸がんによる死亡を予防できることも報告されています。下痢や便秘などの排便異常、血便がみられる方や便潜血反応陽性の際は、定期的な内視鏡検査をお勧めします。
膵臓がんは初期には自覚症状がないことが多く、進行すると腹部の違和感や食欲不振、体重減少といった他の疾患でも起こすような症状を来すことが多く、早期発見が難しいがんの一つです。
喫煙・膵のう胞・糖尿病・慢性膵炎・膵臓がんの家族歴などが危険因子とされています。このような因子を持っている方は早期発見のため、積極的に腹部超音波検査などを受けられることをお勧めします。
当院では腹部超音波検査、頸動脈超音波検査、体表超音波検査(エコー検査)を行っています。
超音波検査では、人の耳には聞き取ることのできない高い周波数の音波を使用し、プローブと呼ばれる機器を当てることで、病変が疑われる部位の確認や臓器を観察できる検査です。
レントゲン検査やCT検査と違い、放射線被ばくの心配がありません。身体への負担や影響が少ないため、気になる症状や部位に対して、気軽に検査をお受けいただくことができます。
腹部の臓器(肝臓、胆のう、膵臓、脾臓、腎臓、膀胱、前立腺など)や腹部血管に対して超音波を当てていきます。
肝臓:肝のう胞・脂肪肝・肝血管腫・肝膿瘍・肝硬変など
胆のう:胆のう結石・総胆管結石・胆のう炎・胆のうポリープなど
膵臓:急性膵炎・慢性膵炎・膵石・膵のう胞など
脾臓:脾腫・脾のう胞・副脾・脾血管腫など
腎臓:腎萎縮・腎盂拡張(水腎症)・腎血管筋脂肪腫・腎結石・腎のう胞など
頸動脈の血管壁や内腔の様子を観察することで、動脈硬化の有無や進行度を調べることができます。高血圧、高脂血症、糖尿病、高尿酸血症などの生活習慣病をお持ちの方、動脈硬化が気になる方はお気軽にご相談ください。
甲状腺・皮膚・皮下組織のしこり(腫瘤)や炎症性変化の有無などを調べることができます。観察部位は多岐に渡り、体全体が検査対象となります。